何时对磨玻璃影结节下手?
肺部磨玻璃结节患者王小二是个纠结万分的主儿,顺利切除一年有余,病理为原位腺癌。清风月夜,王小二叩开了江湖皇者闭关的大门,引出了一段强强对话。

小二侃侃而谈:
您好,有一种检查叫做循环肿瘤细胞(简称CTC),查的是血液循环中的肿瘤细胞,居然在原位癌患者中也可以查到。那么我要纠结了,是不是多年后,这些CTC发展成新的病灶,威胁到我的生命?如果CTC真实存在,所谓的随访安全期只是相对的,大概率的,您说呢?
江湖皇者微微颔首:
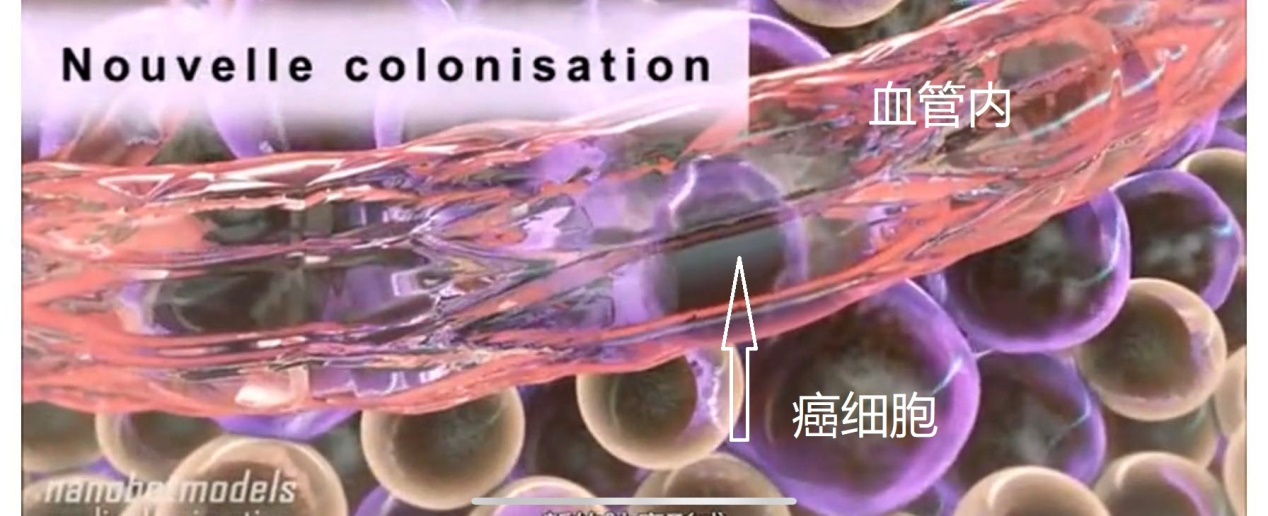
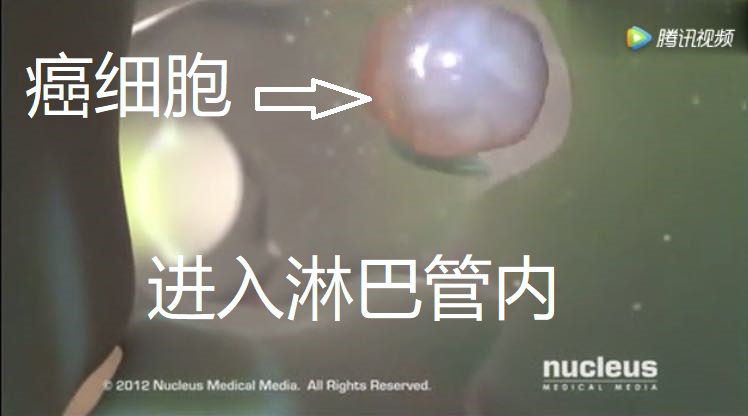
CTC在原位癌患者中可以检测到,据分析与细胞间连接紧密程度变化、通透性改变有关。原位癌、微小浸润癌中CTC突破细胞间连接进入血液,少量且有限;浸润性癌中CTC则是通过侵犯血管、淋巴管,源源不断输送癌细胞进入到血液中去。这二者差异好比散兵游勇与有序作战部队的区别。
在原位癌、微小浸润癌中,即便可以查到CTC,但临床预后极佳,现有的临床数据证实5年无病存活率、生存率都是100%。这些CTC进入到血液中去,散兵游勇都会被人体的免疫系统所杀灭;即便是有序作战的癌细胞部队,绝大多数也会被免疫系统所杀灭。据文献报道,癌细胞在血液中存活的概率仅仅为0.025%,所以,你大可不必焦虑纠结。
概率学角度出发,原位癌、微小浸润癌转移成功的概率极低极低。即便有CTC入血,可称之为转移,但这种属于无效转移;只有形成真正的转移病灶并且存活下去,才叫做转移成功。患者在转移成功之前把肺癌病灶切除即可治愈,转移成功之后再去手术,并不能真正治愈,在未来一段时间内,有可能会卷土重来。
小二微微点头:
我看到有文献报道:CTC入血后,也许会藏匿蛰伏在特定组织内,例如骨髓,处于静息状态长达十年之久,在特定时机再被激活形成新的转移病灶。这样岂非很可怕?五年、十年临床结果得出的生存率分析极佳,怎么能够代表十几年之后不会出现新的转移病灶?我仍然恐惧这一点,我对自己能及早开刀感到庆幸。
江湖皇者慷慨陈词:
这么讲吧,理论上的学术争议,文献分析中的各种可能,最终需要临床实践的证明。尽管时间跨度长的随机化对照研究很难获得,但至少目前文献都认为肺部磨玻璃结节属于一种惰性的肿瘤。其实转移成功与否不但与是否侵犯血、淋巴管相关,而且与肿瘤本身的生物学特性有关。比如小细胞肺癌,生物学恶性行为很高,在病灶很小的时候就发生了转移,有名的小病灶、大转移;磨玻璃结节腺癌,生物学恶性行为惰性,在病灶很小且密度偏低的时候极少发生转移。
如果到了浸润腺癌地步,贴壁亚型生长的话,转移成功概率也低,微乳头型及实性为主型概率会增高;关于磨玻璃结节腺癌转移成功的具体曲线变化,我们尚不清楚。不过我相信,随着时间的推移及病灶体积增大、密度增高等变化,转移成功的概率会逐渐升高,这里面,就可能会有癌细胞藏匿于骨髓内处于静息状态进行蛰伏。因此,在我们上海市肺科医院对磨玻璃结节腺癌的共识声明中,也提倡早诊早治。
早诊早治与过度治疗本来就是一对矛盾体,如何把握好二者的平衡,即能解决临床实践问题,又能防止手术副作用带来的弊端,成了新时代胸外科医生考虑的问题。
总之,磨玻璃结节患者的心不能太小,也不能太大:既不能杞人忧天,有磨就开,也不能高枕无忧,视而不见。在随访过程中,有明显体积增大、密度增高者应该手术,而不是无限期随访。王小二你如果不开刀,也许7-10年左右,会转移成功,这跟你磨玻璃结节腺癌的病理亚型及你的免疫力高低都有关系,很难具体量化。
小二面露难色:
我是否可以总结一下,送给广大患者?:
浸润前病变(原位癌、微小浸润癌)转移成功的概率属于极低;浸润性腺癌初期(体积小、病理亚型:贴壁)转移成功的概率属于低;浸润性腺癌中晚期(体积大、病理亚型微乳头或实性)转移成功的概率属于高?
原位癌可以在自己工作生活都轻松的时机选择手术,正所谓:待到山花烂漫时,轻轻松松把刀开;微小浸润癌、浸润癌可以选择手术;浸润性腺癌高转移概率患者需要全身检查排除转移后选择手术!
江湖皇者闻言点头:
小二哥,我不得不佩服你的学习及总结能力,总体而言,关于肺部磨玻璃结节腺癌的肺科医院共识,我们倾向于其惰性肿瘤的生物学特性,根据不同的发展阶段,提出了各自的处理方案。当惰性的磨玻璃结节腺癌CTC入血后,面对的是天然环境的改变,失巢凋亡的风险,剪切力及环境压力的伤害,免疫天敌的攻击,绝大多数面临死亡,形成无效转移。
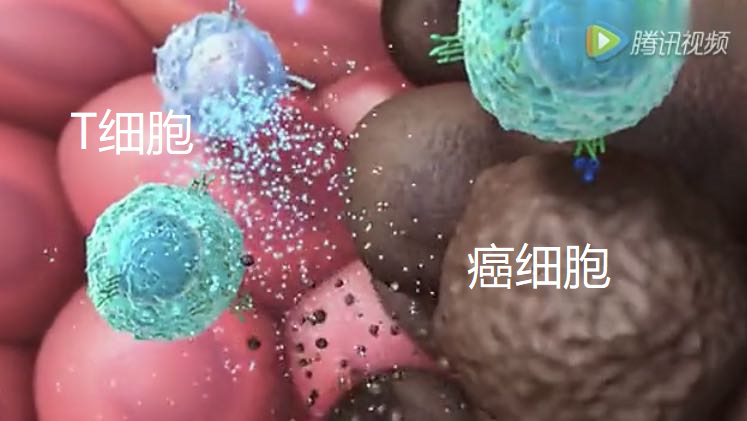
患者应该根据医生的合理分析,结合自身的科普学习,衡量自身所处的阶段,对症处理,在癌细胞转移成功之前进行手术切除。即便错过了最佳切除时机,请记住,靶向药物、免疫药物的发展也会很好的控制病情的进展,使得转移成功的病灶得以杀灭、肺癌成为真正的慢性病。
在衡量“早诊早治”与“过度治疗”的天平上,也期望广大患者仁者见仁,智者见智,取舍平衡,医患和谐!
请记住,肺部磨玻璃结节腺癌,在转移成功之前切除病灶,是手术的最佳时机!










